1フェーズは短期決戦点

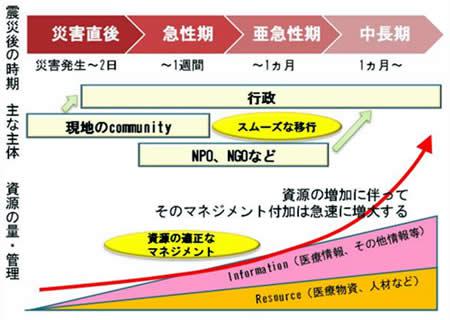
これらの4フェーズ(災害直後・災害後急性期・災害後亜急性期・災害後中長期)を、さらに細かくブレークダウンします(図1参照)。
まずは第1フェーズ(災害直後)ですが、ここで重要な考え方として3Tという言葉があります。これはトリアージ(Triage;選別)、トリートメント(Treatment;応急処置)、トランスポーテーション(Transportation;搬送)を意味します。このうちトリアージについては、例えば災害現場に10人の患者さんがいた場合に、私たち医療チームは「どの人から順に治療処置をしようか」と、まずは10人を4色のタグで優先順位付けします。すでに亡くなっている人は「黒」、比較的元気な人は「緑」として、いずれもすぐには処置しません。一刻も早く処置すべき人は「赤」、早期に処置すべき人は「黄」です。そうした選別をトリアージと言います。
今回の震災では、地震の後に巨大津波が来たために多くの方が溺死していました。そうすると、トリアージをしても黒か緑がほとんどで、赤と黄色があまりない状況だったと伺いました。そのため、DMAT(Disaster Medical Assistance Team)と呼ばれる災害医療チームの活躍の場がそんなに多くなかったのではないかとも言われています。その一方、「地域によっては、そうしたチームがもう少し早く入れればよかったのではないか」という反省点もあると聞いています。
3Tの内容から分かるように、この第1フェーズは短期決戦の場です。しかも、災害現場の資源に頼らざるを得ないフェーズです。今回の震災で幸いにして診療所の建物が残った地域では、現場の人材や備蓄に頼ることができましたが、石巻市のある地域では、2つしかない診療所が津波に流されて、医師も建物も医療物資もない状況となってしまいました。この地域では、4月半ばになっても地域の人が医療を受けられずにいると聞いています。
また、このフェーズでは「超法規的な対応」も必要になると考えられます。例えば、医療行為というのは医師、あるいは医師の指示で看護師などの専門職のみがやっていいと法律で決められていますが、これだけの大規模な震災となると、そんなことは言っていられません。また、AED(自動体外式除細動器)のように、だれでも使える応急処置の器具を開発して設置し、使用方法などの普及をすることなども大事だと思います。
“自転車ドクター部隊”
次に第2のフェーズ(災害後急性期)です。災害が起きて2日目ぐらいから、外からのチームや医薬品などが現地入りし始め、一方で患者数も増えてきます。ところが、被災した道路が整備されないうちは、一般の救急車やレスキュー隊、大型重機などが入れずに、被災地に医療を届けられない事態も起きます。そこで、課題の一つとして挙げたのが「緊急時用のモバイルユニットの開発」です。日本の場合はようやく最近になって「ドクターカー」という、医師や看護師、薬などを自動車に乗せて運ぶ仕組みができつつありますが、例えばドイツでは「ドクターバイク」というのがあって、医師がオートバイに乗って現場に向かいます。今回の震災では、個人的には“自転車ドクター部隊”みたいなものがあればよかったかなと思うのですが、そういう緊急時のモバイルユニット、単純に電動自転車でも普通の自転車でもいいのです。それに医療装備やGPS、通信手段などを取り付けたものを作っておけば、どこにでも行けるわけです。今回私は軽自動車で被災地に入りましたが、三陸町では救急車では通るのが無理な、山間の細い峠道を迂回ルートとして通りました。被災地でも対応できる移動手段を想定、確保しておけば、もっと大量に医療物資などを早期から輸送できたのではないでしょうか。
医療物資の管理者が必要
次の第3フェーズ(災害後亜急性期)である災害後1週間〜1カ月は、実はものすごく混乱する時期です。なぜかというと、外部からの支援物資の供給が非常に増える時期だからです。このフェーズでは、先ほどお話しした体育館の例のように、届いた支援物資の「分配」が重要になってきます。ところが、どれだけの物が入って、どれだけの物が出ているのかといった在庫管理を担う人がいないのが現状でした。例えば、被災地に医師や看護師、薬剤師などの専門職スタッフが来ても、薬剤庫の管理をするスタッフがいなかったりする。ある避難所ではその地域の薬品在庫を一手に預かっていましたが、どの薬がどれだけあるのかをすべては把握していないそうで、「自分は医師です」という人がやって来て、薬を持っていく—ということなので、現場では非常に危険な対応が行われている状況なのです。つまり、管理が追いつかない状況です。
従って、この1週間〜1カ月ぐらいが震災対応のその後(中長期)の管理という意味では非常に重要な立ち上げフェーズとなります。
また、1カ月ぐらいすると、医療従事者の緊張も解けてだんだん疲れてくるので、労働環境の整備も大事になります。さらに、災害医療チームや派遣のボランティアが現地から徐々に引き揚げるのもこの時期ですが、ある日突然に「明日から本職に戻ります」と支援側に言われても現地でも対応に苦慮してしまいます。そこで「撤退戦を見据えた地域医療との連携、引き継ぎ体制」も課題となります。この「撤退戦」は、例えば「戦場医療」などにたけている医療チームはすごく上手です。「現地の医療でイニシアチブを取るべきなのは誰なのか」「リーダーシップを取らなければならないのは、自分たちではなく、地域の人たちなのだ」ということを、最初からよく分かってやっているからです。
“思考停止”の行政官
災害から1カ月以上が過ぎ、ちょうど今ごろの第4フェーズ(災害後中長期)になると、根深い問題の一つが不眠、心的外傷後ストレス障害(PTSD)などを対象としたメンタルケアです。しかし、メンタルケアについてはどうするのがよいのか、実は分かっていない部分もあります。例えば阪神・淡路大震災でも、子どものメンタルケアでは「地震のことも積極的に話して、思い出しつつ消化させましょう」という人もいれば、「それはやめた方がいい」という人もいて、対応策がきちんと周知されていなかったと言われています。
一方、この時期になると、医療資源については大体が備わりつつあるので、多くの場合はその「適正配分を検討する」レベルになっています。病院の再建や再建場所、どのくらいの医薬品、医療機器を備蓄するかなどを検討するフェーズにも入ってきます。だんだんと行政側も機能してきますので、最初は町内会といったコミュニティレベルで肩を寄せ合っていた避難生活も市町村レベルのかたまりとなり、さらに大きな枠組みでの動きができてきます。ですが、現場としてはまたここで、もう一回混乱があります。特に、行政側の主導が始まると、「あれはできません」とか「これをしてください」という「ルールありき」の指示が出るので、「しゃくし定規に判断できる状況ではないんです」と現場は混乱してしまうのです。
実際に、こんな話を耳にしました。ある避難所の管理をする行政官が、支援物資の数が避難者の人数分に足りないからといって、すべて断っているというのです。その理由は「避難所の中で取り合ってけんかになると大変だから」だそうです。例えば、200人の避難民がいるところに100枚の毛布を届けようとすると、「それは要らない」と断られてしまう。「では、最初に高齢者や乳幼児に配ってはどうでしょうか」と提案しても、「行政官としては平等が大事だから、それは駄目です」と言われたというのです。つまり、思考停止になっているわけです。
これは個別事例なので全部がそうだとは言いませんが、そういった「ルールありき」で、「それにのっとって動くのが是だ」という人が震災対応に入ってくると、現場はもう一回混乱しますし、それが1カ月程度たった今ごろのフェーズなのです。
“肝っ玉母さん”の存在
話をまとめますと、災害直後から中長期にかけては、医療物資や医療情報はどんどん増え、それに併せて「資源の適正なマネジメント」の付加も指数関数的に増大します。大体2週間ぐらいの時点で手が回らなくなり始めたとも聞きましたが、その「適正なマネジメント」を誰が、どの権限でやるのかが問題なわけです。実際には、これがものすごく機能している避難所もありました。例えば、肝っ玉お母さんみたいな方が“地域のおかみさん”として避難所を仕切っているところは、見てすぐ分かるほど統率が取れています。おかみさんは女性たちを集めて掃除をさせたり、炊き出しをやらせたりしています。男性たちは、布団をしまうなどの仕事はしますが、後は仕事がないので、外でぶらぶらしているだけでしたが…。そういう生活のリズムや役割ができている避難所では、体調が悪くなる方はほとんどいません。その一方、強いリーダーのいない避難所に行ってみると、みんなが思い思いに寝そべっていたりします。家族ごとの区画もそれぞれ自分のファミリーサイズに合わせて決めるので、互いに違ったりしています。部屋の使い方も、避難所の真ん中に通路があって壁際にみんなが寝ていたり、そうではなくて、真ん中にみんなが寄り集まり、それを囲むように外側に通路がある所もあります。部屋の真ん中でみんなが寄り集まって寝ていると、インフルエンザなどの感染症が起きた場合に、流行、拡大する危険が高いのですが、そういうノウハウや知恵を持っている人がいないのか、持っていても言えないのか、見過ごされています。
被災地コミュニティへの理解
また、私が訪れた避難所は学校に併設され、学校に簡易診療所があったのですが、その時期は学校が授業を再開するために診療所がどんどん追い出されてしまっていました。もともと、診療所の場所を確保するのも大変で、学校を使うには教育委員会や学校長がうんと言わないと駄目だそうです。それが、子どもたちの授業のために出て行ってくれと言われると、出て行かざるを得ないと困っている診療所も4月の段階で幾つかあったのです。
一方、彼ら医療支援の側も、そのコミュニティの医療レベルを知らずに来てしまうと困ることが起きます。例えば、被災地の医療レベルというのは、東京のような大都市レベルから比べると低いところもたくさんあります。それを知らず、それほど薬も物資もないのに、例えばおばあちゃんの床ずれを大幅に切開して消毒して閉じようとする。そんなことに果敢にトライしてしまうのですが、切ったはいいものの、閉じるものがなくて困ってしまう。そんなことが実際にあったそうです。
また、NPOやNGOなどによる医療支援チームが被災地支援に慣れていない場合には、地元から「自分たちの医療はすごく困っている。あなた方は助けに来てくれたのだから、あれもこれもお願い」と言われてしまい、結局先程お話した、地元への移行である「撤退戦」ができなくなってしまうという話も聞きました。それ以外にも、DMATが全国から数百くらい被災地に集まりましたが、中には仙台市に着いた時点でどこに行っていいのか分からず、現地で解散して各自がボランティアに参加した例もあったと聞きました。一方で、戦場医療に携わった経験のあるチームは「どこに行って、何をしなければならないか」を分かっており、現地の人をリーダーに立てて運営する方が後々よいことも知っているので、機動的に動けたようです。

(やまもと ゆうじ)
山本雄士(やまもと ゆうじ) 氏のプロフィール
1974年札幌市生まれ、札幌南高校卒。99年東京大学医学部医学科卒。2005年から米国ハーバードビジネススクールに留学し、経営学修士(MBA)を取得。07年から現職。



