早期の大腸がんを高周波ナイフで切除する内視鏡治療を続けた結果、再発はほとんどなく5年生存率は約94%という高い治療成績を上げることができた、と国立がん研究センター(東京都中央区)の研究グループが発表した。大腸がんは国内で最も患者数が多いがんで、男女合わせて年間15万人以上が新たな患者となる。この治療法は「内視鏡的粘膜下層剥離術(ESD)」と呼ばれ、患者の負担が少ないのが特長。既に保険適用になって大規模病院を中心に普及しているが、研究グループは「国内だけでなく世界的な標準治療となってほしい」と期待している。
大腸や胃、食道の壁は粘膜層、粘膜下層、筋層という3つの層からできているが、がんは粘膜層から発生する。同センターが開発したESDは、病変の下の粘膜下層に生理食塩水やヒアルロン酸ナトリウムなどを注入。がんを浮き上がらせて高周波ナイフで病変周囲の粘膜を少しずつ切開し、粘膜下層から病変をはがす。
このESDは大腸がんの場合、通常は大きさ2センチ以上の早期がんが対象。同センターが開発した内視鏡用の高周波ナイフの開発を基に確立した治療法で、大腸がん向けには2012年に保険適用された。以降ESDを使いこなせる医療スタッフがいる大規模病院を中心に普及が進んでいたが、長期的な治療効果や安全性に関する報告はこれまでなかった。
国立がん研究センター中央病院とNTT東日本関東病院などの研究グループは、両病院を含む国内20の病院で早期大腸がんと診断され、ESD治療を実施した1883人の患者の5年の全生存率などの治療成績を調べた。
その結果、97%の施術例で取り残しを避けることができる「一括切除」が可能だった。そして5年生存率は93.6%、切除できた腸管温存率は98%。切除後の局所再発はわずか0.5%しかなかったという。
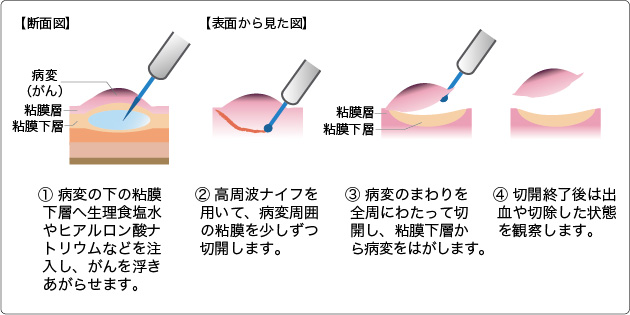
研究グループによると、早期大腸がんの治療法としては、主に腸管を切除する外科手術と、内視鏡で病変を見ながら輪状の細いワイヤー(スネア)を用いて病変を切り取る内視鏡的粘膜切除術(EMR)が行われてきた。しかし、外科手術は病変を取り残しなく切除できるものの患者の負担が大きく、術後の「生活の質(QOL)」も低下しがちだった。EMRは簡便で短時間での治療が可能だが、スネアの直径を超える2センチ以上の病変は分割して切り取らなくてはならない。このために取り残しが生じて再発につながる恐れがあるという。
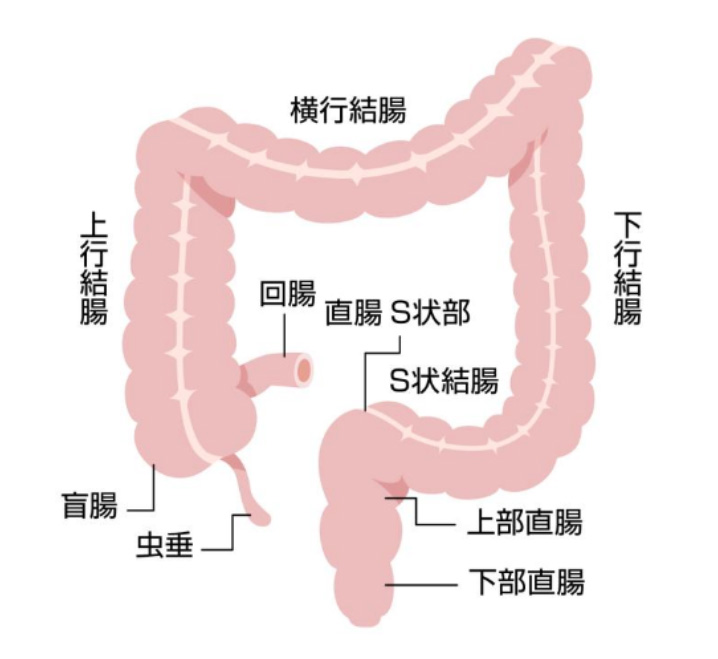
大腸は大きく結腸と直腸に分けられ、結腸はさらに盲腸、上行結腸、横行結腸、下行結腸、S字結腸に分かれる。これらの大腸にがんができ、進行するとがん病変は粘膜層から大腸壁の奥深くまで侵入し、やがて大腸壁の中のリンパ液や血液の流れに乗ってリンパ節や肝臓、肺などに転移する。進行すると治療成績も悪くなる。
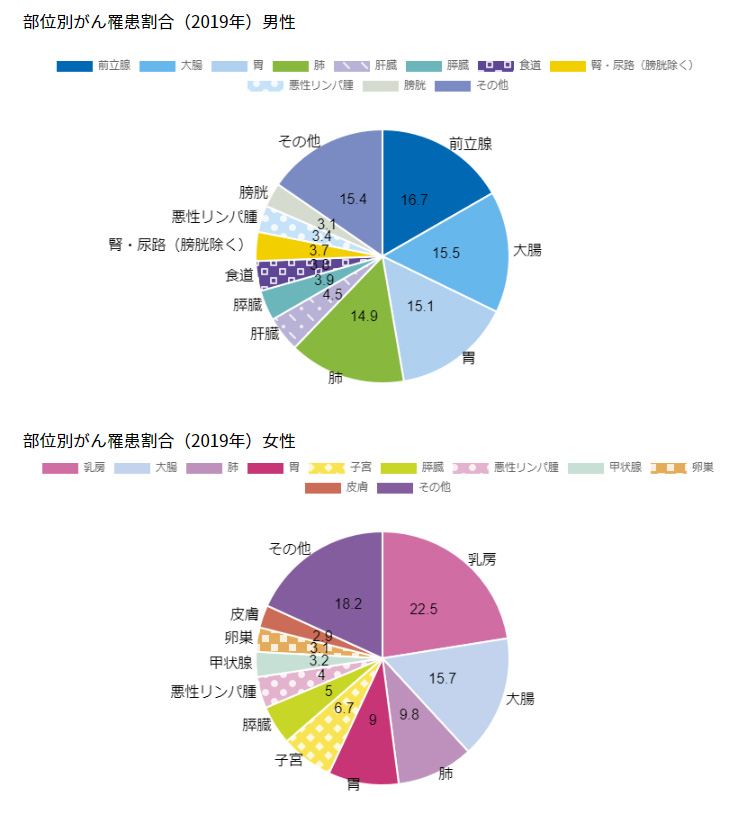
国立がん研究センターによると、2019年に新たに大腸がん(上皮内がんを除く)と診断された患者は男性約8万7900人、女性約6万7800人。男性、女性の部位別数で大腸はそれぞれ前立腺、乳房に次いで2番目だが、男女合わせると大腸は約15万人を大きく超えて最も多い。5年生存率は男女合わせると70%程度で、ステージⅣの進行結腸がんは20%程度まで低下する。
今回の調査結果について研究グループは、早期診断、早期治療の重要性を強調した上で、大きさが2センチ以上であっても転移リスクの少ない早期大腸がんであれば、ESDはEMRよりも再発リスクを低く抑えられ、外科手術よりも高い術後QOLを維持できる、と強調している。
また、大腸がんは日本ばかりでなく世界的に患者数が多いことから、今後は世界的にもESDが標準治療となり、生存率の向上や術後QOLの維持に貢献することが期待できる、としている。

関連リンク
- 国立がん研究センタープレスリリース「2cm以上の早期大腸がんに対して内視鏡治療(ESD)が治療の第一選択になり得ることを前向きコホート研究で確認」
- 国立がん研究センター「がん統計」




