医療支援での注意点、問題点

被災地の支援における注意点、問題点をまとめました。
1つは、被災してから時間を追ってニーズが変わる「日変わりニーズ」への対応です。特に医療についていえば、被災直後は外科医による骨折や切り傷の治療が必要となりますが、被災後一週間もたたずにそうしたニーズは姿を変えていきます。実際、被災一カ月後に訪れた避難所併設の診療所では、縫合糸や針が余る一方で、点滴剤や高血圧の薬などはまだまだ足りない状況でした。こうした変化への対応は、大都市に比べてへき地になるほど(あるいは町の診療所が医師ごと流されてしまったようなところは)スピードが遅くなります。たとえて言えば、患者さんが透析を受けられずにいる状況は、大都市では3日程度で解消されても、地方の場合は1週間も2週間もかかってしまうのです。これを解消するには、まずは各地域にどういった医療ニーズがあるのかを外から把握する、あるいは地元から情報発信してもらって共有する必要性があったのですが、今回の場合はそうした情報のやり取りは皆無に近かったようです。それは、そうしたやり取りを担う必要性が事前に想定されておらず、人材が準備されていないことが原因だと考えています。
もう1つは「物資はあるけれども、使わない・使えない」という問題です。物資を送る側には送ったままでその活用を想定していないという問題がありますが、現場側にも在庫管理や活用を担うことのできるスタッフがいないという問題があります。先ほどの南三陸町でも、多くの食料品などが集まっているもののその活用の仕方についてはなかなか決まらないのだ、という意見を耳にしました。物資は送れど使われない、こうした状況が起きる原因として、先の問題点と重なりますが、現地でのニーズを把握していないこと、そしてそれに加えて、手元にある資源を把握していない、ないし活用方法を検討できていないことが大きいのではないだろうかと考えています。これも事前の準備や人材配置にかかわっています。
3つ目のポイントは「現地コミュニティと支援元との連携」です。支援する側の目的は、現地の復旧、復興と、そこにいる方々の支援です。従って、当然現地の状況に関する情報のやり取りや役割分担、連携・連係の仕組みをつくらないと無意味です。知らないが故にせっかくの親切心が相手にとって大きな負担になってしまうということが、特に日本では被災側と支援側の双方で起きやすいのではと感じています。それを踏まえると、コミュニケーションをいかに密に築けるような体制を整えるかが、被災地支援の最重要課題と言っても過言ではないと思います。そのためにも、現地と支援元の双方にコミュニケーションを担い、まとめるリーダー役とそれを囲むチームが必要です。そうしたチームによる連携の成否が、被災地での生活の質に大きく影響すると思います。
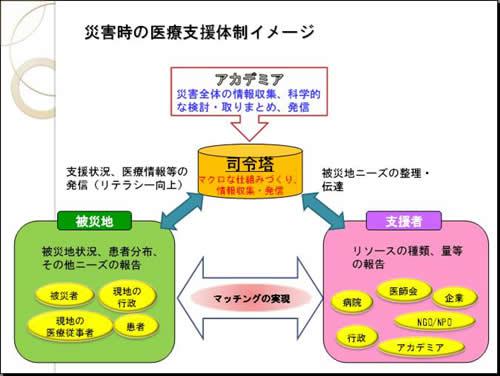
医療ニーズとサプライのマッチングシステムを
上記の課題を医療現場を見てきた経験をもとに考え直してみます。例えば、医療物資が調達できたとしても、どこに患者さんがいるのかという情報がない限り必要な医療物資を必要な場所に届けることができません。どこにどんな患者さんがいるのか、という情報は実はカルテ情報がカギになるのですが、その活用が日本ではできていません。
現在の日本の仕組み上では、医療機関が自分のところの顧客情報であるカルテを保持しています。そして、それらが医療機関をまたいで共有、統合されることはありません。もし、患者さんが2つの病院に通っていたとすると、その診療情報は病院別にバラバラに保存されており、自分の病院以外にかかった場合の診療情報を病院側が知ることはまずないのです。そうなると、今回のような震災で病院が流され、カルテが無くなってしまうと、他に保存している場所がないために、患者さんがどんな薬を飲み、どんな治療を受けていたのかといった情報が失われ、結局は患者さん個人の記憶に頼るしかなくなってしまうのです。ですが、私の経験からして、患者さんが個人の細かい診療情報を逐一覚え、理解しているわけがありません。従って、仮に医療機関が復旧しても、一から検査などをやり直すという事態になるのです。
本来の医療情報のあるべき姿というのは、かかった医療機関にかかわらず、患者さん個人ごとに情報が統合され、かつ安全に保存され、必要に応じて専門職が参照できることであり、そのためのインフラ作りが必要です。しかし、それを実現しようとすると「巨大データベース」を作り、そこに医療情報を集めようという「箱もの行政」が好むストック型の発想にどうしてもなるわけです。巨大なデータセンターと大がかりな重たいシステムを築こうという発想です。ところが、今やIT業界のはやりは分散処理です。データセンターを一カ所に置くのではなく、「クラウド」といったシステムに預けて共有すれば、負荷も少なく、情報処理も速くなる。そうすれば、唯一のデータセンターが津波に持っていかれることもなくなります。そうした発想での仕組みづくりを推進しなくてはなりません。
患者さん側の情報が統合されたとして、別の課題は医療機関に関する情報の共有です。被災地の医療では、医療機関に行ってみないと混雑状況も、自分を診てくれる専門医がいるのかどうかも分からない状況です。透析患者さんはどこで透析が受けられるのか、うつ病の患者さんはどこで薬がもらえるのかなどの情報を得るにも、そうした情報の集まる場がない。こうした「医療機関ごとの対応能力(対応できる患者数、対応可能な疾病など)がリアルタイムで把握され、その情報が公開されていること」が本来のあるべき姿ですが、まだ日本では実現していません。災害時に限らず、平時においてもできていないのです。そのために、例えば救急隊員が患者さんを今どこに連れて行けばすぐに受け入れ可能かがリアルタイムで分からないので、何度も電話をしても断られたりするわけです。
求められる「現場力」とリーダーシップ
課題をまとめると、▽日変わりニーズに対応しなければならない、▽支援物資の量もさることながら、それを活用する仕組みが必要である、▽現場と支援元がチームとなって連携し、機能的に動く必要がある、▽医療のニーズやサプライに関するリアルタイムな情報を集める。——ということです。
これらとは別の注意点もあります。これらの課題を解決する仕組みを検討し、築き上げれば、ある程度の効果があるでしょう。ただ、どんな良い仕組みが築けても、有事の際には個々人の「現場力」が最終的に大きな成功要因になります。例えば、仕組みはあれども誰も現場でリーダーシップが取れない、あるいはチームビルディングができないとなると、せっかく事前に仕組みやルールをつくっていても運用できず現実の問題に対処できないとか、実際の情報戦にまったく弱いとか、ロジスティックスはあるのに孤立してしまうとかいったことが容易に起きてしまいます。逆に、仕組みによる準備や支援がなくても、あるいは失われても、「現場力」だけで困難な状況を乗り越えられた例はいくらでもあります。被災地での問題点の多くは、支援する側・される側の「現場力の乏しさ」というものに端を発していたのではないかと思われる事例が多々あったように思います。
「現場力」をつけ、発揮するためにはリーダーシップを訓練しておくことが重要だと思います。リーダーとは「目標や方針の決定ができること」「決めたことを、みんなにきちんと分かりやすく伝えられること」「やると言ったら、本当にやること」——こうした目標や方針の決定・周知・実施がリーダーの条件であり、リーダーシップの基本です。これらは経験や学習によって身につけられるものですから、日常からそうしたことへの意識を持つ、あるいは訓練の機会を設けることも必要だと思います。
情報の活用がすべて
まとめとして、私たちの4項目の提言をもう一度、見ていただきます。先ほど前の話とまた違い、研究開発の視点です。それぞれの項目について、3つから4つの研究課題があります。まず1番目(災害時の医療資源・技術の開発・確保)における、「国内外からの医療資源等の緊急導入」についてです。被災現場では、医療関係者がみんなで資源を融通しなければなりません。そういう状況で何も知らずに例えば「そうした融通は薬事法違反です」という紋切り型の話になると、現場対応が遅れます。すべてなし崩しというわけにはいきませんが、超法規的な措置として医療資源の緊急導入、流用に対して柔軟な対応をできるような体制を整備してほしいと思います。現場力を妨げないということです。また、「災害時の環境下で使用可能な医薬品・ワクチン等」についても日ごろから開発しておくこと、あるいはワクチンを作れる状況にしておくことは大事なことです。
2番目の項目(災害医療に必要な情報の収集と発信)については、「情報の活用がすべて」と言っていいほど重要です。関連情報の把握や発信、共有のシステムづくりの研究、技術開発、仕組みの整備を緊急に行うべきです。もちろん、そうして情報共有の仕組みができたとしても、資源を集約して、采配するリーダーあるいは司令塔が必要となるのは先に話したとおりです。
3番目の項目(災害医療現場のマネジメント)では、情報の一元管理や指示体制のルールを整備して、責任の所在を明確にすること、「縦割りによる複数の司令塔を廃止する」ことです。「縦割りによる複数の」とわざわざ書いたのは、今回の震災では支援集団ごとにおのおのの司令塔とルールがあって、結局、そうした縦割りの溝に落ちたのが現地の被災者となってしまっていた事例がみられたからです。また、医療資源の提供に関しては、地元と政府機関との関連、協力体制も必要です。地域特性を踏まえた上での医療体制の再構築、グランドデザインも大事になってきます。
そのほか、被災地への支援には従来の「衣・食・住」に代わり、最近は「医・職・住・育」への早期支援体制が求められています。
原発事故の科学的検証
4番目の項目(災害前後での科学的な検証と発信)にも関連するので、ひとこと言っておきたいのは、今回の震災ではアカデミア、つまり学会の存在感があまりにも薄かったということです。例えば、メディアでは大学教授や有識者と言われる方などがおのおの自説を展開し、一定の見解を得ないままに国民を惑わせたように思います。学会や専門集団としての見解や提言を科学的見地に基づいて周知、広報した例はあってもごく少数だったと思います。米国の場合は科学技術の補佐官や広報官が必ず国民やコミュニティに提言します。しかもフェイスブックやツイッターなどあらゆる方法を使って、情報発信をするわけです。そうすることでコミュニティのリテラシーは向上し、情報のマッチングも動くようになり、知恵が増すことで「現場力」も鍛えられていくと思うのですが、なかなか日本ではうまくいっていません。今回の震災で、それが明るみになったのではないでしょうか。科学技術振興機構(JST)としてもこういう事態に「どういうスタンスを取るのか、発言すべし」とアカデミアに進言したり、あるいは質問したりすることが大事な役割ではないかと思います。
また、今回の震災では不幸にも原発事故によって低線量放射線が広がる事態となっています。こういう状況を対象とした調査研究は多くはなく、そうした情報のなさや検証の弱さも今回の混乱につながっています。従って、科学的検証によって今回の震災での教訓をできるだけ多く得るとともに、それを活用することで目の前の被災者、そして将来の資産とするような取り組みをJSTとしても推進してほしいと考えています。

(やまもと ゆうじ)
山本雄士(やまもと ゆうじ) 氏のプロフィール
1974年札幌市生まれ、札幌南高校卒。99年東京大学医学部医学科卒。2005年から米国ハーバードビジネススクールに留学し、経営学修士(MBA)を取得。07年から現職。




